為什麼中國胃癌如此高發?
我國每年胃癌新發病例約為40萬例
死亡約為35萬例
新發和死亡均占全世界胃癌病例的40%
除了那些你可能熟悉的因素外
還有這個我國感染率接近50%的
一類致癌因子——幽門螺桿菌
我們邀請到了四川省醫學科學院·四川省人民醫院消化內科副主任、全國消化內鏡學會委員、中國醫師協會內鏡分會委員、四川省消化內鏡學會常委劉曉崗教授,來說說這個中緣由。

一半中國人中招的它
與胃癌發生密切相關
幽門螺桿菌(簡稱 Hp),是導致人類慢性胃炎唯一的細菌。
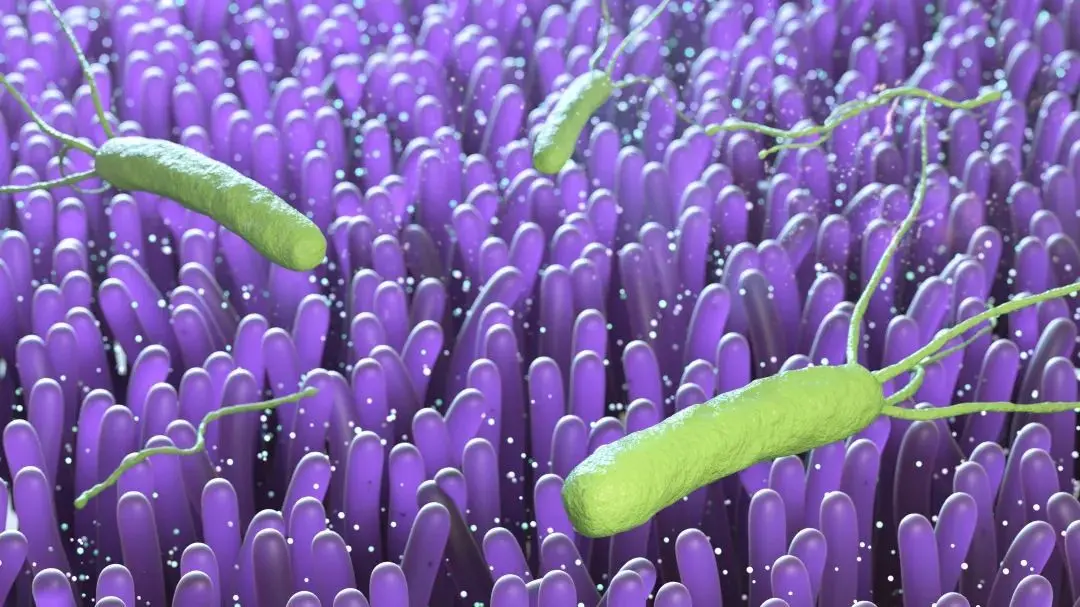
「幽門螺桿菌是被世界衛生組織認定的一類致癌因子,它是不怕胃酸的、唯一能在人體胃內長期存活的細菌!」劉曉崗教授介紹,幽門螺桿菌陽性檢出率高的國家,胃癌的發病率也高。感染這種細菌後,可能會有口臭,反酸,腹痛,胃炎,胃潰瘍的症狀,甚至最後發展成為胃癌。
「幽門螺桿菌早被列為一類致癌物,它能通過誘導強烈的胃部炎症反應,導致胃癌的發生。」
74.7%-89%的胃癌可歸因於幽門螺桿菌造成的慢性感染;2.9%的幽門螺桿菌陽性患者最終會進展為胃癌。

據估計,全球約有44億的人已被感染這種「胃裡的細菌」。在我國,幽門螺桿菌的總體流行率也較高。
劉曉崗教授介紹,我國幽門螺桿菌的感染率為42.06%,意味著近6億人被感染,3個人中就有1人攜帶幽門螺桿菌。
為什麼感染比例那麼高,很多人卻沒發現呢?有數據顯示,感染者中約15%~20%會發生消化道潰瘍,5%~10%會發生消化不良,1%會發生胃惡性腫瘤,剩下的,都是沒有症狀的,因此很多即使被感染也毫無察覺。
幽門螺桿菌需不需要治療?
感染後一定會發生胃癌嗎?
「幽門螺桿菌感染與胃癌的發生發展密切相關。」劉曉崗教授講解到,雖然有關係,但有幽門螺桿菌並不意味著一定會得胃癌。「幽門螺桿菌陽性僅僅是胃癌發病的因素之一,遺傳、環境、飲食也是至關重要的。」
但這並不意味它治不治都沒關係!幽門螺桿菌是慢性胃炎、消化性潰瘍的主要病因,其對人體的危害也不只局限於胃部,還會增加口腔潰瘍、不明原因的缺鐵性貧血等疾病風險。
眾多消化科醫生一致認為——
1.幽門螺桿菌引發的胃炎是一種傳染性的感染性疾病;
2.根除幽門螺桿菌應作為消化不良處理的一線治療;
3.幽門螺桿菌感染幾乎均會發生慢性活動性胃炎,應給予根除治療;
4.根除幽門螺桿菌可降低胃癌發生風險,胃癌高風險患者根除後仍需隨訪。
「研究證實,根除幽門螺桿菌可使胃癌發病率降低39%;根除幽門螺桿菌,對重度癌前病變人群和老年人也有預防胃癌的作用。」劉曉崗教授強調。
因此,為了減少胃癌的發生,若無殺菌的禁忌症,感染者應儘早接受幽門螺桿菌根除治療。尤其是有胃癌家族史的人,篩查並及時根除幽門螺桿菌是非常有意義的。
「及時根除幽門螺桿菌能抑制炎症反應,早期治療逆轉胃腺體萎縮,預防炎症演變為癌前病變。」
它堪稱「會傳染的癌症」
你最應當心的是傳染源

癌症本不會傳染,但病毒、細菌等傳染源卻可能會導致癌症。眾所周知,幽門螺桿菌是會傳染的,其引發的胃炎也堪稱一種具有傳染性的感染性疾病,因此,胃癌也可被稱為「會傳染的癌症」。
在中國家庭,大多是共同進餐,這種情況下,只要家庭成員有一個人攜帶病菌,他用含過了的筷子夾了盤子裡的菜再夾給他人,就很有可能發生傳染。
關於胃癌,早期並無明顯症狀,預防才是解決之道!
劉曉崗教授強調,這種預防除了上文講到的幽門螺桿菌根除,生活方式的改變也極為重要!
在小康妹兒看來,生活方式的改變不僅體現在飲食習慣如少鹽、少醃臘製品、多攝入蔬菜水果等上,也體現在用餐習慣上,如用餐時儘量使用公筷,避免交叉感染,同時保持良好的個人衛生習慣,飯前便後要洗手,避免糞—口傳播。
小提示:幽門螺旋桿菌有個弱點——不耐熱,有高溫消毒功能的碗櫃就可以把它殺死,或者洗碗時放在鍋里用開水煮一會兒也行。
預防胃癌,除了胃鏡
高危人群最好加做這項檢查
「及時發現早期胃癌,有望內鏡微創治癒,無需開腹手術及化療等。」劉曉崗教授指出,羅馬不是一天建成的,胃癌也不是突然發生的。胃癌在出現明顯症狀前,至少已在體記憶體在5-10年了,及時精細的胃鏡檢查才能發現它。
早期胃癌並不可怕。術後五年生存率也不低於外科手術,且相對外科手術而言,手術風險更小,不需放化療,生活品質也更高!!但重點是能早!發!現!
應該做哪些檢查呢?
高危人群最好做幽門螺桿菌檢查
有胃癌家族史的人,去篩查幽門螺桿菌是非常有意義的,若查出是陽性應儘快根治,可以降低胃癌的發病率。
但對於經常上腹脹、痛,有胃炎病史的人群,首選的檢查並不是幽門螺桿菌,而應該是胃鏡。胃鏡檢查可以避免胃潰瘍、胃癌、食管癌等消化道疾病的漏診。醫生在做內鏡檢查的同時,也可以在鏡下取胃黏膜進行幽門螺桿菌檢查。
這些人應該接受胃鏡檢查

劉曉崗教授說,是否該接受胃鏡檢查其實與你有無症狀並無直接相關。根據我國國情和胃癌流行病學,以下符合第1項和2~6項中任一項者均應列為胃癌高危人群,建議做胃癌篩查。
1.年齡40歲以上,男女不限;
2.胃癌高發地區人群;
3.幽門螺桿菌感染者;
4.既往患有慢性萎縮性胃炎、胃潰瘍、胃息肉、手術後殘胃、肥厚性胃炎、惡性貧血等胃癌前疾病;
5.胃癌患者一級親屬;
6.存在胃癌其他高危因素(高鹽、醃製飲食、吸菸、重度飲酒等)。
以上人群,應該接受至少一次胃鏡檢查,根據胃黏膜改變情況,決定以後隨訪間期。
「尤其是大於40歲合併幽門螺桿菌感染者,無論有無症狀,均應該做一次胃鏡精查,了解胃黏膜現在狀況!」劉曉崗教授強調。
早期胃癌不可怕,可以經內鏡微創治癒;但晚期胃癌會出現症狀,即使手術,生活品質也差。
除了幽門螺桿菌,胃癌也取決於基因和生活習慣,我們能做到的及時改變生活方式,一樣可以降低胃癌風險。