抗生素是生活中常見的一類藥物,主要是由細菌、黴菌或其他微生物產生的次級代謝產物,或者是人工合成的類似物質。這一類物質具有抑制其它類微生物生長、生存的效果。小到感冒發燒拉肚子,大到嚴重受傷時的細菌感染,抗生素在疾病治療上發揮著非常重要的作用。
然而,面對抗生素超強的殺傷力,細菌也不會「坐以待斃」,而是想方設法地「躲避」或者「抗擊」抗生素的「追殺」。
那麼如此強大的抗生素又是什麼時候開始應用於疾病治療呢?今天小編就給大家介紹一下抗生素的「前世今生」,以及它在消滅細菌的「戰場」上是如何與細菌激烈對抗的。
青黴素:一次幸運的過失
在古裝影視劇經常看到「風寒」這種疾病。病人輕則纏綿病榻數月,重則「一命嗚呼」。《黃帝內經》中記載到「風寒客於人,使人毫毛畢直,皮膚閉而為熱。」用現在的臨床症狀可解釋為畏寒,發熱,頭痛,鼻塞流涕等。
從症狀來看,「風寒」似乎和現代的著涼,感冒等疾病很相似。那為什麼一個感冒發燒在古代會引起如此嚴重的後果呢?

古人罹患風寒,問題可能很嚴重
答案很簡單,因為古代沒有抗生素。
古代的生產力落後,缺衣少食的情況非常普遍,由於營養不良導致免疫力低下,人體就難以僅依靠自身免疫系統與細菌對抗,從而由風寒感冒引發更嚴重的呼吸道疾病等。
除此之外,嚴重的燒傷、消化道感染等疾病在抗生素被發現之前,能否痊癒也都是要聽天由命的。
然而在現代,上述提到的疾病在臨床醫學上基本都是「小case」,應對這些疾病,人們的痛苦也減輕了很多,這都是得益於英國微生物學家亞歷山大·弗萊明在一次試驗上的「粗心大意」。

一戰時期,很多傷兵都死於傷口感染而無藥可醫,弗萊明暗下決心要找出可以殺死病菌的藥物。於是他開始了對葡萄球菌(一種感染傷口引起化膿的致病細菌)的研究。然而,弗萊明對多種藥物進行試驗,依然一無所獲。
轉機發生在1928年的一天。弗萊明偶然間發現貼著葡萄球菌標籤的培養皿由於沒有密封完好,被其他雜菌污染了。當其助理對此不以為然,並要把被污染的培養皿扔掉的時候,弗萊明發現在培養皿中出現的青色的黴菌周圍,原本存在的葡萄球菌消失了。
弗萊明激動萬分,開始在顯微鏡下觀察葡萄球菌是否真的消失了,答案是肯定的。
從此,弗萊明開始致力於對這種青色黴菌的研究。他發現這些黴菌對一些細菌有抑制作用,如肺炎球菌、白喉桿菌等。並且這種抑制作用是由於該黴菌分泌的一種物質產生的,弗萊明將其命名為青黴素。1929年,他發表了題為《論青黴菌培養物的抗菌作用》的論文,這一年被視為「抗生素元年」。但青黴素極不穩定,提純很困難。弗萊明並沒有成功將青黴素進行提純量產。
直到1940年,霍華德·弗洛里(HowardFlorey)和恩斯特·柴恩(ErnstChain)在醫學雜誌《柳葉刀》上發布了青黴素的生產和提純過程。此後隨著二戰中美軍的參與,美國加快了對於青黴素的研究進展。

1943年,研究人員偶然在一種美國甜瓜上發現了青黴菌。此後,研究人員將這種黴菌暴露在X射線下,得到一種突變的青黴菌菌株,使青黴素的產量從最初的每毫升僅含4單位~40單位提升到2500單位,再加上當時科學家們發明的巨大發酵罐,從此,青黴素得以大批量生產,抗生素類藥物開始廣泛應用在臨床治療上。
龐大的抗生素家族
青黴素是眾多抗生素中的一種。到目前為止,科學家發現的抗生素達到數百種。
按化學結構主要分為:β-內醯胺類(青黴素、頭孢菌素等);氨基糖苷類(鏈黴素、慶大黴素等);四環素類(四環素、土黴素等);氯黴素類(氯黴素、甲碸黴素等);大環內酯類(紅黴素,阿奇黴素等)等抗生素。
按功能,抗生素主要分為:作用於革蘭陽性菌類(林可黴素、萬古黴素等);作用於革蘭陰性菌類(多粘菌素、利福平等);抗真菌類;抗腫瘤類(絲裂黴素、博萊黴素等);具有免疫抑制作用類(環孢黴素等)等抗生素。
需要注意的是抗生素和抗菌藥物的區別,天然合成的抗生素是抗菌藥物中的一類,抗菌藥還包括合成和半合成的抗菌藥,如人工合成的磺胺類抗菌藥(磺胺嘧啶、磺胺甲惡唑等),喹諾酮類抗菌藥(氧氟沙星,加替沙星等),這些實際上是不屬於抗生素的。
一般情況下,大家出現頭疼腦熱、嗓子腫痛等症狀時,去到醫院開的最多的抗生素就是頭孢了,但藥盒上「頭孢」字樣後通常跟著些其他字,如「頭孢克洛膠囊」「頭孢克肟分散片」等。這又是什麼意思呢?
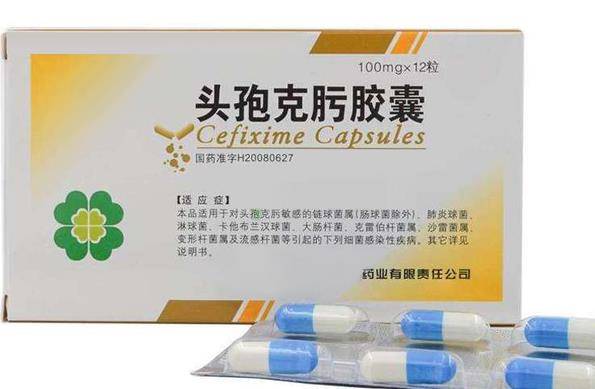
頭孢類藥物目前已經有五代了,每代的抗菌類型、穩定性和腎毒性等均有不同,當然名稱也就不一樣了。在穩定性和腎毒性方面,後幾代頭孢要比初代更有優勢。如第四和第五代頭孢基本沒有腎毒性,而第一代頭孢腎毒性較大。
每代頭孢可消滅的細菌類型也不同。
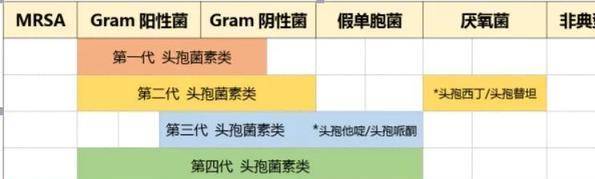
那麼我們再來看看平時常見的頭孢類藥物都屬於哪一代。
抗生素在我們日常生活中很常見,有些還成了家庭的「必備藥」。看看下面的對話是不是很耳熟——「媽,我嗓子疼!」「趕快吃兩片頭孢,吃完就不疼了。」
也許吃兩片頭孢的確會「歪打正著」減輕病症,但在不了解真正病因和病灶的時候就自作主張服用抗生素,或者在不需要抗生素介入時隨意服用。這不僅會帶來由於藥物本身對身體造成的危害(尤其肝腎功能損害),長期如此,還會給體內的病原菌創造生長的溫床,打不敗的「超級細菌」就是耐藥產生的。

抗生素不就是消滅細菌的嗎?為什麼還會滋生出「超級細菌」呢?接下來讓我們看看抗生素的抗菌機制和細菌是如何產生抗藥性的,了解了這些,你就會有答案了。
「遇強則強」的超級細菌
「超級細菌」不是一種細菌的名稱,而是泛指一類對多種抗生素藥物具有抗藥性的細菌,它們就像超人一樣,不僅生命力頑強,戰鬥力也爆表。
細菌抗藥性的產生原因常見的有兩種:一種是天然或基因突變產生的,通過遺傳基因發生突變獲得,是一種天然耐藥的細菌;另外一種抗藥性為後天獲得的,例如通過R質粒的傳遞而獲得。
一旦產生了抗藥性,現有的抗生素藥物的治療作用就明顯下降,隨之不斷有新的抗生素被研製出來,而在大量新的抗生素的篩選下,只有那些發生變異能適應新的藥物環境的細菌才能存活下來,長此以往,天不怕地不怕的超級細菌就產生了。
超級細菌一旦產生,現有的抗生素基本拿它沒有辦法,並且其致死率是非耐藥細菌的2倍。那麼如此強大的超級細菌的形成機理是什麼呢?
答案是:耐藥基因。
細菌中的耐藥基因可以編碼出一種耐藥酶,這種酶能分解相應的抗生素,使藥物失去功效。更可怕的是,耐藥基因不僅能在一種細菌中發揮作用,還可以通過質粒在環境中傳播,使其他細菌也產生抗藥性。
2018年,美國疾控中心發表的數據表明,在前一年抽取的5776株的耐藥細菌中有約1/4的耐藥基因可以傳播抗藥性,此外,還在其中發現了有221個「特別罕見的抗藥性基因」。如此驚人的數字在警示著人們,超級細菌並不是一個少數群體,如果對其不加以遏制的話,這將會成為嚴重威脅人類生命健康的龐大隱患。
那麼「超級細菌」該如何遏制呢?我們能做的就是慎重合理使用抗生素,想要做到其實也很簡單,那就是遵醫囑,但說起來簡單,做起來卻很難。
人們一旦生病難受的時候,最想的就是簡單快速一招制敵。發燒了頭疼嗓子疼,第一反應大多是打個抗生素針,吃點抗生素藥,第二天就藥到病除,一身輕鬆。卻沒有意識到過度用藥就是給致病菌產生抗藥性創造了大好時機。
為了不讓超級細菌肆意妄為,讓抗生素更好地治療疾病,我們在生活中要注意個人衛生,增強自身免疫力,不讓細菌有可乘之機。
如果生病了,千萬不要「自己做自己的醫生」,要及時去正規醫院就診,合理用藥,才能在早日治療好病痛的同時不給自己的身體造成其他損傷。



















